מהו קרטוקונוס ומתי נצטרך לפנות לאופטומטריסט מומחה קרטוקונוס?
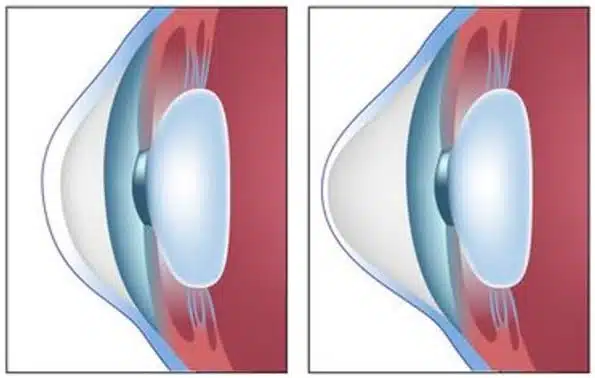
קרטוקונוס היא מחלה שבה הקרנית הולכת ונעשית קמורה ומשנה בהדרגה את צורתה מכיפה לצורת קונוס.
מקורה של המילה קרטוקונוס (Keratoconus) הוא מיוונית ומשמעותה קרנית בצורת קונוס.
קרנית בריאה (משמאל) לעומת קרנית קרטוקונית
סימפטומים של קרטוקונוס
- התפתחות הקרטוקונוס מייצרת קרנית א-סימטרית וגורמת לירידה בחדות הראייה ולשינויים במרשם המשקפיים.
- נוצרת רגישות גבוהה לאורות בהירים
- הקרטוקונוס בא לידי ביטוי לרוב בעלייה של הצילינדר בעין.
קרני האור הנשברות על הקרנית נשברות בצורה לא סימטרית ולכן על הרשתית מתקבלת דמות מעוותת ואף מטושטשת.
זהו הצילינדר ההולך וגדל עם התקדמות המחלה. - התארכות והתקמרות של הקרנית הופכת אותה לדקה מאד.
- הסימפטומים כוללים טשטוש ראייה וירידה הדרגתית בחדות הראייה.
- הקרטוקונוס יופיע בד"כ בשתי העיניים אך יכול להשפיע על כל עין ברמת חומרה שונה.
- צלקות יופיעו על הקרנית במקרי קיצון
קרטוקונוס בגיל ההתבגרות
מחלת הקרטוקונוס מופיעה ברוב המקרים בגילאי העשרה – ברוב המוחלט של המקרים לא לפני גיל ההתבגרות.
בתחילתה היא קשה לאבחון שכן הסימפטומים קלים ואינם מובהקים.
שיעור המחלה בישראל עומד על 2.34% וגבוה פי 10 מאשר במדינות המערביות (לפי מחקר של אוניברסיטת קרדיף ומכללת הדסה).
כמו כן, קרטוקונוס שכיח יותר באופן משמעותי אצל גברים (פי 2.5 עד פי 5 מאשר אצל נשים).
הסיבות להתפתחות קרטוקונוס
- הסיבה העיקרית להתפתחות קרטוקונוס היא גנטית.
מדובר על פגם בחלבונים המבניים המרכיבים את הקרנית.
עד כה נמצאו מספר קטן של גנים הגורמים למחלה זו.
ישנם מקרים נדירים יותר בהם קרטוקונוס מתפתח בעקבות שיפשוף כרוני של העיניים עקב אלרגייה בעיניים. - קרטוקונוס נמצא באופן תכוף יוצר אצל ילדים הנוטים לשפשף את העיניים
- ילדים בעלי עור יבש או מגורה נמצאים בסיכון גבוה יותר להתפתחות קרטוקונוס
- גם לבעלי תסמונת דאון נטייה גבוהה יותר להתפתחות קרטוקונוס
אבחון של קרטוקונוס
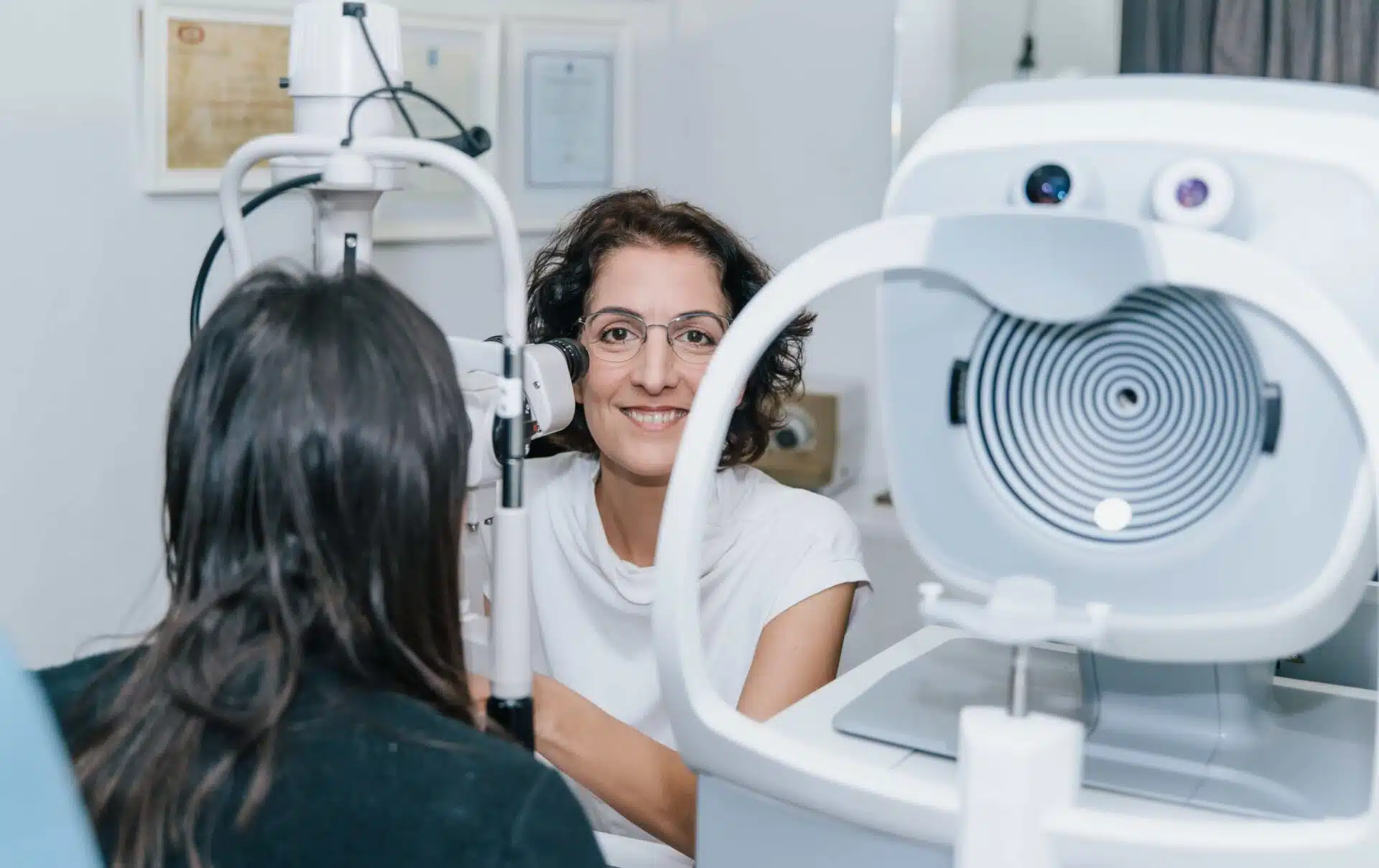
אבחון ודאי של המחלה נעשה בעזרת מיפוי קרנית.
מיפוי קרנית הינו מכשיר חשוב בתחום האופטיקה ורפואת עיניים ונקרא גם טופוגרפיה של הקרנית.
מיפוי קרנית יצר מהפכה של ממש באבחון מחלות קרנית בכלל ומחלת הקרטוקונוס בפרט.
המכשיר למיפוי קרנית נקרא טופוגרפר והינו מכשיר דיגיטלי הבודק ודוגם את פני שטח הקרנית בעזרת הקרנה וסריקה של מספר טבעות או מצלמה מיוחדת ומעבד את צורת הקרנית למפה של צבעים.
טופוגרפר – מכשיר למיפוי קרנית באופטיקה כרמית
צבעים חמים (צהוב/כתום/אדום) מעידים על אזורי הרמה בקרנית (אזורים קמורים).
צבעים קרים (ירוק/כחול) מעידים על אזורים יותר שטוחים בקרנית.
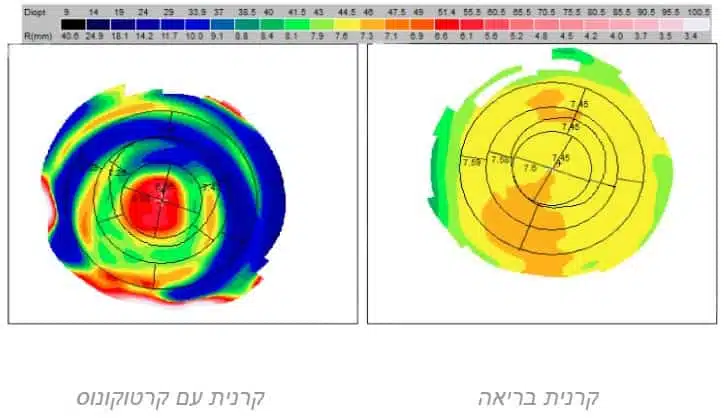
מיפוי טופוגרפי של קרנית בריאה לעומת קרנית עם קרטוקונוס
בסרגל שמעל למיפוי אפשר לראות את קנה המידה המתקדם בהדרגתיות משחור (אזור נמוך בקרנית) ועד ללבן (אזור גבוה).
התמונה בצד ימין הינה מפה טופוגרפית של קרנית בריאה – ניתן לראות צבעים אחידים ומעבר בין צבעים קרובים בסרגל (צהוב וקצת כתום) מעיד על קימוריות אחידה בשיפוע עדין.
לעומתה התמונה השמאלית מציגה מפה טופוגרפית של קרנית עם קרטוקונוס – ניתן לראות בבירור את העיגול האדום במרכז המעיד על אזור בולט וקמור בקרנית לעומת אזור הפריפריה (בצבע כחול) שהינו שטוח יותר מהמרכז.
קיים מעבר חד ומהיר בין הצבעים (מכחול כהה ועד לאדום) – מה שמעיד על שיפוע חד בקימור הקרנית.
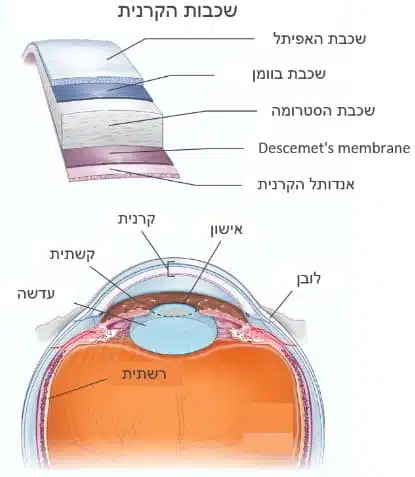
מבנה הקרנית
הקרנית היא החלק השקוף של העין המחפה על האיריס (קשתית), האישון והלשכה הקידמית.
הקרנית, הלשכה הקדמית ועדשת העין אחראים על שבירת האור, כאשר הקרנית אחראית על כשני שליש מכוח השבירה ומהכוח האופטי הכולל של העין.
הקרנית בנויה מחמש שכבות:
- האפיתל – השכבה החיצונית ביותר שתפקידה להגן על הקרנית מורכבת מ 4-6 שכבות המונעות חדירה של מזהמים.
- שכבת Bowman – שכבה קשיחה המגנה על הסטרומה בקרנית ושומרת על המבנה הביומכני של הקרנית.
- שכבת הסטרומה – שכבה אמצעית עבה מהווה 90% מעובי הקרנית ואחראית לשקיפותה.
היא בנוייה מסיבי קולגן המסודרים באופן מאורגן בשילוב עם קרטוציסטים מפוזרים שתפקידם לטפל בחילוף ושמירה על התאים בקרנית.
- Descemet's membrane – שכבה דקה ללא תאים המשמשת כשכבת בסיס לאנדותל הקרנית (השכבה הבאה אחריה) ומהווה מחסום פיזי המגן מפני חדירת גוף זר
- אנדותל הקרנית – שכבה חד תאית עובייה כ 5 מיקרון מורכבת מתאי משאבה המייבשים את הקרנית ומונעים בצקת.
מבנה העין ושכבות הקרנית
שלבי התפתחות הקרטוקונוס
הסיכוי שמדובר בקרטוקונוס גובר כאשר מדובר במקרים בהם יש הופעה או החמרה באסטיגמציה במיוחד בגילאי ההתבגרות או במידה וקיים סיפור משפחתי.
קיימים מגוון אמצעים לטיפול בקרטוקונוס התלויים במידת התקדמותו, החל מהתאמת עדשות מגע מיוחדות דרך טיפול בקשרי צילוב ועד להשתלת קרנית.
קרטוקונוס מתחיל ברוב המקרים בגילאי 15-20 ומופיע לרוב בשתי העיניים.
המחלה יכולה להתקדם באיטיות במשך מספר שנים כאשר התקדמות המחלה נעצרת בסביבות גיל 30.
התפתחות המחלה לא בהכרח תופיע או תתקדם באותו הקצב בשתי העיניים.
כאשר המחלה היא בשלביה ההתחלתיים ניתן להשפיע בצורה הטובה ביותר על התפתחות הקרנית ויציבותה.
קרטוקונוס לא גורם לעיוורון, אך ככל שנטפל מוקדם יותר כך אנו מגבירים משמעותית את רמת ההצלחה של הטיפול והתוצאה הסופית.
טיפול מונע (קרוס לינקינג) ימתן את התפתחות המחלה ועשוי אף לעצור את התקדמותה.
השלב ההתחלתי
השלבים הראשונים של הקרטוקונוס מאופיינים בטשטוש ראייה כאשר נוצרת פגיעה משמעותית יותר בראיית הלילה.
יתכנו הילות סביב מקור אור.
מרשם הצילינדר עולה: נוצר צילינדר בתחום של 0.50-2.50, וניתן לשפר את חדות הראייה בעזרת משקפיים או עדשות מגע רכות או קשות מכל הסוגים.
רמת האסטיגמציה היא קלה עד בינונית.
האבחון של המחלה נעשה ע"י רופא עיניים וחייב לכלול בדיקת מיפוי קרנית.
שלב הביניים של הקרטוקונוס
כאשר המחלה מתקדמת ישנה עלייה בצילינדר לצילינדר בטווח של 2.50-4.00 וקשה יותר להגיע לחדות ראייה טובה עם משקפיים.
בא לידי ביטוי בטשטוש ראייה בכל המרחקים וסינוור.
בשלב זה יותר קשה להגיע לחדות ראייה טובה עם משקפיים או עדשות מגע רגילות ויש להתאים עדשות מיוחדות לקרטוקונוס:
- רכות SOFT K
- היברידיות
- PIGGYBACK
- קשות ROSE K או
- עדשות סקלרליות.
ניתן להיעזר בשלב זה בטיפולים נוספים כמו השתלת טבעות.
השלב המתקדם של הקרטוקונוס
כאשר ישנה החמרה נוספת, האסטיגמציה בקרנית גדלה, הצילינדר מעל 4, וישנם עיוותים משמעותיים בראייה ולעיתים אף מצב של הרס רקמת הקרנית: הצטלקויות בקרנית, בצקת, עכירויות.
מצב זה של הצטלקויות בקרנית, בצקת ו/או עכירויות מצריך השתלת קרנית.
כ – 20-25% מחולי קרטוקונוס מגיעים למצב זה.
טיפול בקרטוקונוס ע״י מומחה לקרטוקונוס – כל אפשרויות הטיפול לפי שלב/חומרת המחלה
הצלחת הטיפול ושימור ראייה תקינה תלויים רבות בגילוי המחלה בשלב מוקדם ובגיל צעיר, באופן המאפשר תחילת טיפול עוד בטרם נוצר עיוות משמעותי בצורת הקרנית.
בחלק זה נסקור את אפשרויות הטיפול בכל אחד מן השלבים.
טיפול בקרטוקונוס בשלב ההתחלתי – קרוס לינקינג (Cross-Linking)
בהמשך לאבחון חד משמעי, מומלץ בשלב התחלתי זה לבצע טיפול קרוס-לינקינג שמטרתו לחזק את מבנה הקרנית ולמנוע את התדרדרות המחלה.
הטיפול הראשוני בקרטוקונוס נקרא קרוס לינקינג (קשרי צילוב – Corneal Cross Linking)
טיפול זה הוא טיפול חדש יחסית שפותל לראשונה בשנת 2000 בגרמניה.
מומלץ לבצע טיפול זה בשלבי המחלה הראשונים, ועל ידי כך להגדיל את יכולת ההשפעה על מהלך המחלה והתפתחותה.
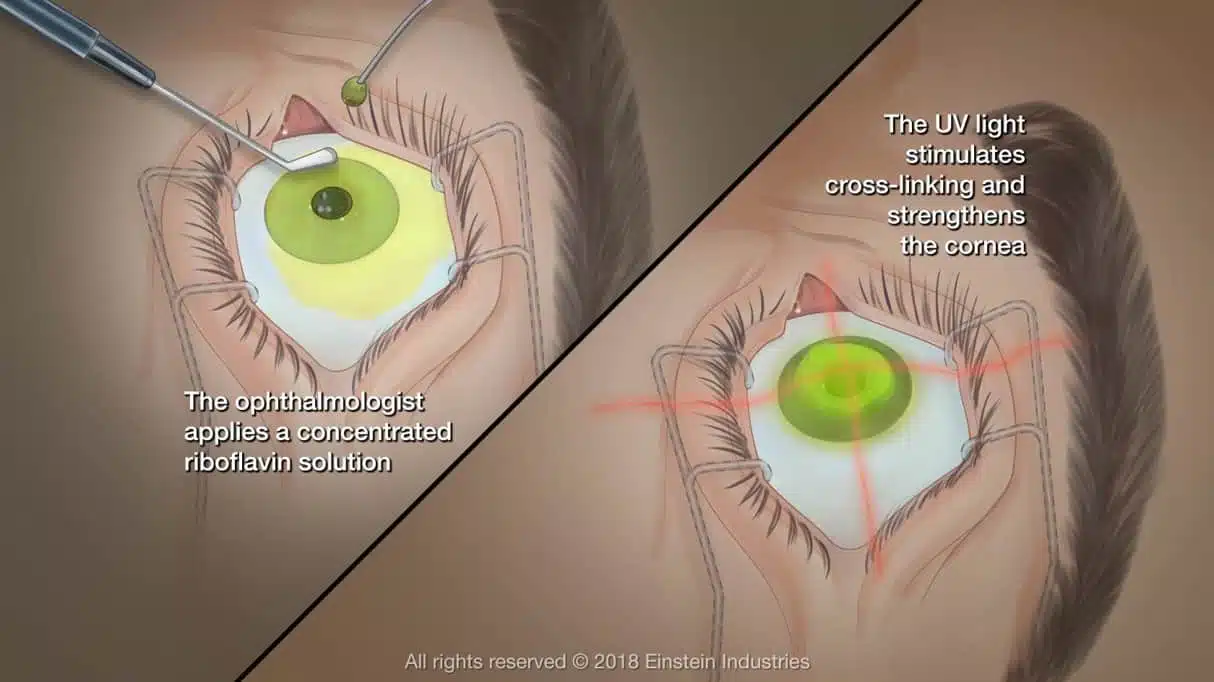
- טיפול הקרוס לינקינג מתבצע בחדר ניתוח בהרדמה מקומית בלבד ע"י טיפות
- בתחילת הטיפול מוסרת השכבה החיצונית של הקרנית (שכבת תאי האפיתל),
מטפטפים על הקרנית טיפות של ויטמין B2 (ריבופלאבין) במשך 30 דקות ומקרינים באור UVA (אולטרה-סגול) למשך 10 דקות נוספות.
קרני האור משרות תגובה בוויטמין B2 הגורמת לתהליך כימי בקרנית שמביא לחיזוקה. - הטיפול בקרוס-לינקינג בקרטוקונוס משנה באופן דרמטי את מהלך המחלה.
- חשוב לציין שמטרת הטיפול היא לעצור את התקדמות המחלה ולא לרפאה או לשפר את חדות הראיה,
מכיוון שלא תמיד ניתן לחזות האם ומתי המחלה תתקדם - הטיפול מוצע בדרך כלל לחולים המראים סימני התקדמות או לחולים צעירים מאד אצלם הסיכוי להתקדמות הוא גבוה
- מומלץ לבצע את הטיפול בשלבים המוקדמים לאחר האבחון – וכפי שצוין, הטיפול אינו פולשני והוא מבוצע בהרדמה מקומית.
- טיפול זה הוריד משמעותית את מספר הנזקקים להשתלת קרנית
טיפול קרוס לינקינג בקרטוקונוס – מתוך docshop.com
טיפולים בקרטוקונוס בשלב הביניים
חשוב מאוד להיות במעקב של רופא עיניים או אופטומטריסט מומחה קרטוקונוס ולבצע מיפוי קרנית כל שנה על מנת לעקוב אחר התפתחות הקטרקט ולהציע פתרונות בהתאם למצב הקרנית.
אם בשלב זה משקפיים אינם מספקים חדות ראייה טובה ניתן להתאים עדשות מגע מיוחדות המותאמות לעיוות בקרנית ובכך לשפר את חדות הראייה או לפנות לטיפול יותר פולשני כמו השתלת טבעות.
עדשות מיוחדות לקרטוקונוס:
- עדשות רכות SOFT K – אלו עדשות המיוצרות לפי הזמנה לאחר בדיקה של אופטומטריסט מומחה לקרטוקונוס. הן מיוצרות מחומר סיליקון הידרוג'ל השומר על לחות העין.
- עדשות היברידיות – עדשה המורכבת משילוב של שני חומרי גלם: קשה במרכזה ורכה בהיקפה.
- עדשות PIGGYBACK – פתרון שכולל שתי עדשות שמורכבות האחת על גבי השנייה: עדשה הרכה שמורכבת ראשונה ומהווה חיץ חיוני של שכבה רכה בין הקרנית שבעין לבין העדשה הקשה יותר המורכבת מעל העדשה הרכה.
- עדשות קשות ROSE K) RGB) – עדשה בעלת מבנה שבו האזור האופטי שטוח יחסית והאזור ההיקפי מתאים למבנה פריפריאלי של קרנית בריאה
- עדשות סקלרליות – עדשות מגע סקלרליות הן עדשות בעלות קוטר גדול יותר מעדשות מגע רגילות.
בעדשות מגע רגילות, העדשה יושבת על הקרנית ואילו עדשה סקלרלית יושבת באופן שקצה העדשה מונח על הסקלרה (לובן העין) כך שאין מגע בין העדשה לקרנית ובכך מאפשרת תיקון של ליקויים במבנה הקרנית.
עדשות אלו מתאימות למקרים שונים: מקרים של קרנית מעוותת כולל קרנית לאחר ניתוחי לאסיק או לאחר השתלת קרנית, מקרים של יובש כרוני בעיניים, שימוש בספורט ומים עמוקים, מול מחשב ובתנאי אבק וכן למספרים גבוהים
סוגי העדשות
במאמר הבא ניתן לקרוא בפירוט על כל אחת מן העדשות הללו ועל אפשרויות הטיפול הלא פולשני בקרטוקונוס בעזרת עדשות אלו.
במאמר נוסף אני מביאה דוגמאות למקרים מהקליניקה בהם אני מטפלת בעזרת עדשות סקלרליות ועדשות מיוחדות נוספות.
מחירי העדשות הסקלרליות הם בטווח הגבוה של מחירי עדשות המגע המיוחדות ולכן קיים סבסוד על ידי מרבית קופות החולים.
במאמר נוסף אני מפרטת לגבי השתתפות קופות החולים בעלות העדשות הסקלרליות.
באופטיקה אני משתמשת גם בעדשות הסקלרליות ICD FLEXFIT המיוצרות בטכנולוגיה המאפשרת את הגמישות המירבית בתכנון האישי של העדשה עבור כל מטופל ומטופל.
העדשה מאפשרת התקמרות הדרגתית ומנח של העדשה על הסקלרה (לובן העין) ומתאימה עצמה באופן אוטומטי לקרנית המטופל, גם עבור המטופלים עם הקרנית ה"מאתגרת" ביותר.
עדשה סקלרלית מלאה בנוזל
טיפול בקרטוקונוס בעזרת השתלת טבעות – התערבות ניתוחית
הטבעות הינן קשתות קטנות עשויות מחומר פלסטי שקוף (אותו החומר ממנו עשויות העדשות המושתלות בניתוחי קטרקט).
הטבעות תוכננו לשימוש קבוע, יחד עם זאת התהליך הינו הפיך, דהיינו הטבעות ניתנות להסרה במידה ויש בכך צורך.
מטרת הטבעות היא למתוח את הקרנית וע"י כך להשטיחה.
משך הניתוח הוא כ- 15 דקות לכל עין, והוא מתבצע בכל עין בנפרד במרווח של מספר ימים.
יתרונות השיטה
הטבעות מתמקדות במרכז האופטי של הקרנית. לכן, אם הראייה משתנה במשך הזמן או שמופיעים חידושים טכנולוגים,
ניתן להוציא את הטבעות והשפעתן חולפת לאחר הוצאתן.
יתרון נוסף: אצל חולי קרטוקונוס מייצבים את הקרנית מפני שינויים ונותנים אפשרות לשימוש בעדשות או במשקפיים על מנת להגיע לראייה טובה יותר.
בנוסף, הטיפול מתאים לתיקון המספר במקרים בהם ניתוח לייזר אינו אפשרי.
כמו כן, קיימת אפשרות לשנות את מיקום הטבעת, קוטרה וכד' על מנת לשפר את תיקון הראייה.
הליך זה מתבצע ע"י רופא עיניים מומחה קרנית.
השתלת טבעות
טיפול לשלב המתקדם של הקרטוקונוס – השתלת קרנית
כאשר המחלה מתקדמת והעיוות בקרנית מחמיר ננסה למצות את כל האפשרויות של עדשות מגע מיוחדות – לרוב עדשות קשות או עדשות סקלרליות.
המטרה היא לשמור על הקרנית מהצטלקויות או עכירות הנובעת מפגיעה בשכבות הקרנית (בעקבות החמרת המחלה).
אם ישנן הצטלקויות או עכירויות (בצקת), פונים להשתלת קרנית.
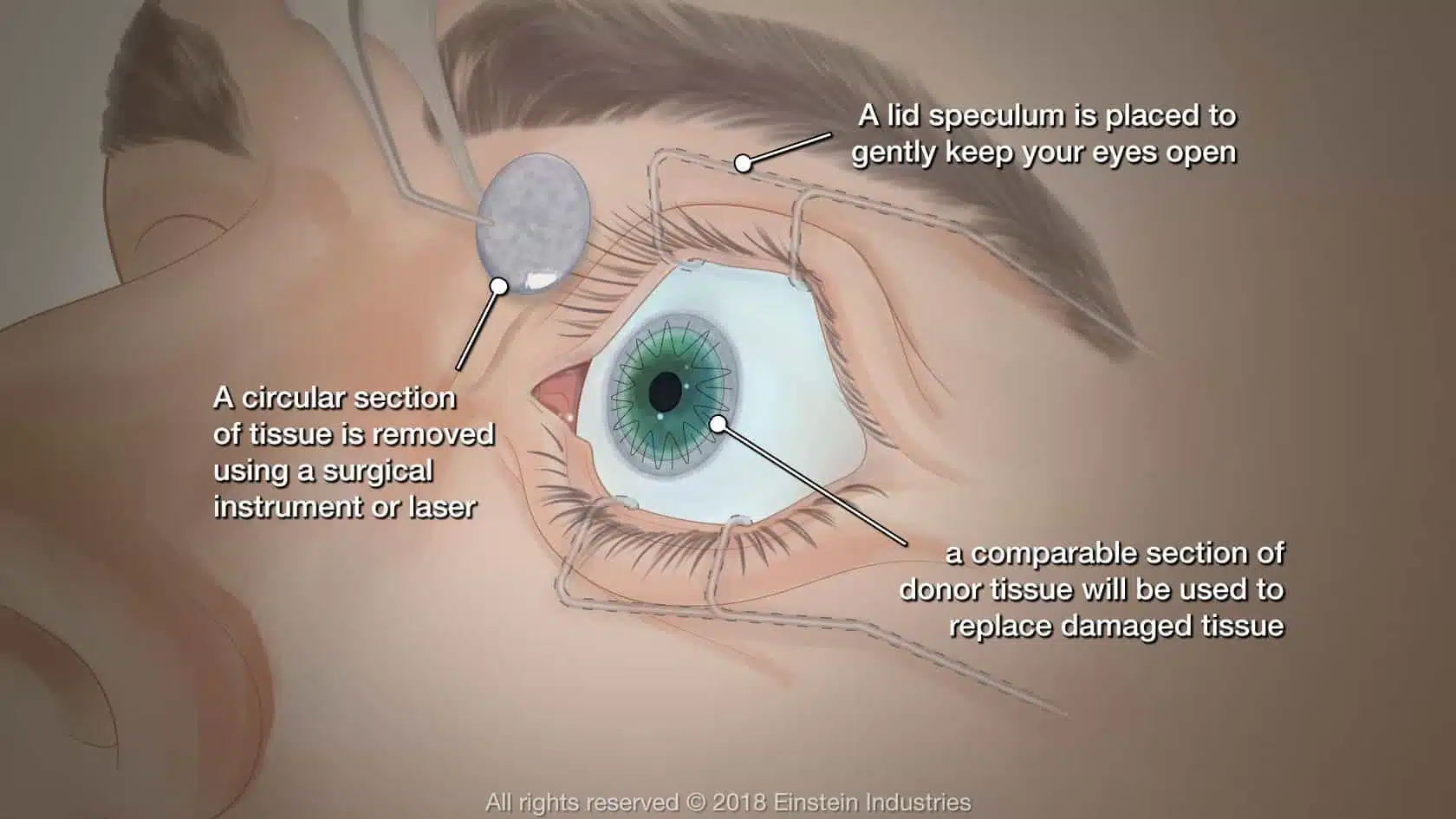
השתלת קרנית
בניתוח השתלת קרנית נוטלים קרנית של אדם שהלך לעולמו. הניתוח נעשה בהרדמה מקומית או כללית ונמשך כשעה וחצי.
הקרנית המושתלת נתפרת למקומה בעזרת 16 עד 32 תפרים עדינים.
בהמשך, במהלך תקופת ההחלמה, מסירים את התפרים האלה בצורה הדרגתית בחודשים שלאחר הניתוח.
חולים הזקוקים להשתלת קרנית נכנסים לרשימת ממתינים.
הניתוח עצמו כלול בסל הבריאות הממלכתי וממומן על ידי קופות החולים.
השתלת קרנית – מתוך docshop.com
ההבדלים בין מבנה העין של התורם למבנה העין של המושתל והתפרים המרובים האוחזים את השתל במקומו גורמים לכך שלעיתים קרובות הראייה משתנה לאחר הניתוח, וישנם מקרים בהם היא נעשית מוגבלת ומטושטשת.
ניתן לשפר את הראייה בעזרת משקפיים או עדשות מגע.
יש לצפות להגיע לשיפור אופטימלי בראייה לאחר כשנה מתאריך הניתוח, אם כי בחלק לא קטן מהמקרים הראייה נעשית טובה עוד קודם לכן.
מדי שנה נעשים בישראל כ־500 ניתוחים להשתלת קרנית.
שיעור ההצלחה הוא גבוה מאוד: 90%-80%.
לקביעת תור לטיפול בקרטוקונוס בעזרת עדשות סקלרליות
שאלות נפוצות שאני נשאלות בנושא קרטוקונוס
כפי שציינתי במאמר זה, הסיבה העיקרית להתפתחות קרטוקונוס היא גנטית
יחד עם זאת, אלרגיות בגיל צעיר המתבטאות בגירוי בעיניים מהוות גם כן סיבה משמעותית להתפתחות של קרטוקונוס מכיון שבד"כ בעקבות הגירוי מתבצע שפשוף תכוף של העיניים.
העדשות אין משנות את מצב הקרטוקונוס אלא מאפשרות חדות ראייה טובה למרות הקרטוקונוס.
כאשר מאובחן קרטוקונוס על ידי רופא העיניים, הוא ימליץ בהרבה מן המקרים על טיפול של קרוס לינקינג אשר מטרתו לקבע את מצב הקרטוקונוס ולמנוע את המשך ההתפתחות.
קיים מגוון גדול של סוגי עדשות לטיפול בקרטוקונוס.
בחירת העדשה מתבצע על פי מצב והתקדמות הקרטוקונוס ועל פי נוחות ההרכבה של המטופל.
במאמר נוסף אני מפרטת לגבי מחירי סוגי העדשות השונות המתאימות לטיפול בקרטוקונוס.
מאמרים נוספים שכתבתי בנושא קרטוקונוס ועדשות סקלרליות:
- עדשות מגע סקלרליות – לא רק לטיפול בקרטוקונוס
- עדשות סקלרליות – לא רק לקרטוקונוס – סיפור מקרה
- קרטוקונוס – כל הטיפולים היעילים ביותר שאינם פולשניים
- פתרון אופטימלי לסובלים מקרטוקונוס – העדשות ICD FlexFit
- על מיפוי קרנית והתאמת עדשות מיוחדות (כולל עדשות לקרטוקונוס – Keratoconus)
- רשימת מחירים עדכניים של עדשות סקלרליות
קצת היסטוריה מרתקת בנושא התפתחות הטיפול בקרטוקונוס
- הקרטוקונוס אובחן לראשונה בשנת 1748 ע"י רופא עיניים ופרופסור לאנטומיה בשם Burchard David Mauchart מאוניברסיטת Tübingen שבגרמניה.
הוא היה הראשון לכתוב בשנה זו חיבור מדעי על מקרה של קרטוקונוס והיה בין הראשונים לתעד זאת בספרות בתור "תפיחה של הקרנית" - בשנת 1854 רופא בריטי בשם John Nottingham תאר את הקרטוקונוס בצורה מפורטת ומעמיקה יותר, וחשוב יותר – יצר אבחנה ברורה מביטויים אחרים של עיוותים בקרנית ותאר זאת כ "קרנית חרוטית".
בנוסף הוא ציין רשימה של סימפטומים כמו כפילות ראייה, טשטוש ראייה, חולשה של הקרנית ובעיות של חדות ראייה (קוצר / רוחק ראייה)
- בשנת 1851, Hermann von Helmholtz המציא את ה – ophthalmoscope (מכשיר לבדיקת רשתית העין),
אשר חולל מהפכה בדרך שבה רופאי עיניים בדקו את הפציינטים.
בשנת 1859, נוצלה המצאה זו ע"י מנתח בריטי בשם William Bowman כאחד מרופאי העיניים הראשונים לשימוש במכשיר לצורך בדיקה של הקרנית לאבחון קרטוקונוס - בשנת 1887 היה זה רופא עיניים גרמני בשם Adolf Gaston Eugen Fick שהמציא את עדשת המגע המוצלחת הראשונה שנוצרה מזכוכית כבדה מנופחת.
המצאה זו היוותה מהפכה בטיפול בקרטוקונוס כאשר ב 1888 השתמש בעדשה זו לראשונה לדחוס את ולשטח את הקרנית החרוטית
- Eduard Zirm היה רופא העיניים הראשון שביצע ב 1905 השתלת קרנית מוצלחת
בקישור הבא ניתן לקרוא עוד בנושא ההיסטוריה של הטיפול בקרטוקונוס.
לסיכום,
קיימים כיום טיפולים מגוונים ואפקטיביים לכל שלב משלבי ההתפתחות של הקרטוקונוס.
הצלחת הטיפול ושימור ראייה תקינה תלויים רבות בגילוי המחלה בשלב מוקדם ובגיל צעיר, באופן המאפשר תחילת טיפול עוד בטרם נוצר עיוות משמעותי בצורת הקרנית.
לכן קיימת חשיבות עצומה לאבחון וטיפול בשלבים המוקדמים במיוחד כאשר קיימים מקרים של קרטוקונוס במשפחה (כפי שציינתי, הסיבה העיקרית להתפתחות קרטוקונוס היא גנטית).
המון בריאות וראייה טובה,
אופטיקה כרמית.